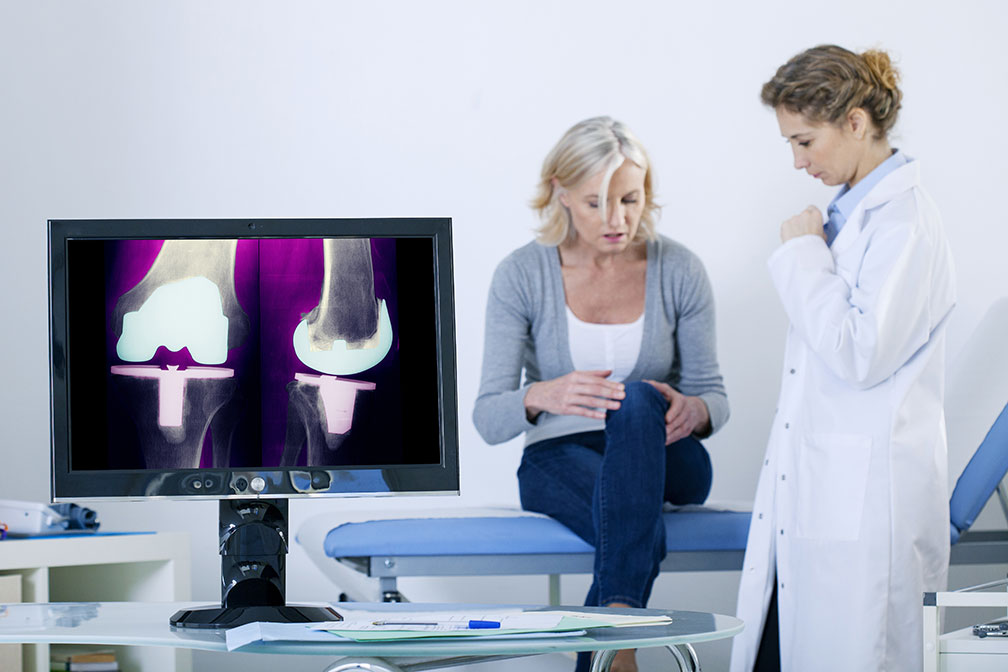
Knie Totalendoprothese (TEP)
Krankheitsbild Knie Totalendoprothese (TEP)
Unter einer Knie TEP (Totalendoprothese) versteht man den kompletten Austausch des Kniegelenkes durch ein künstliches Gelenk. Bei der Knie TEP werden die Gelenkoberflächen ersetzt. Hierbei gibt es die Möglichkeiten der zementierten-, der nicht zementierten- und einer Mischform beider Varianten. Die Prothese besteht aus zwei Teilen, der Oberschenkelprothese und der Unterschenkelprothese. Die Unterschenkelprothese wird mit einem kurzen Schaft im Unterschenkel verankert und bietet die Auflagefläche für die abgerundete Oberschenkelprothese, die sich um das untere Ende des Oberschenkelknochens befindet. In Fällen einer einseitigen Abnutzung des Gelenkes kann auch eine einseitige Knie-endoprothese (Schlittenprothese) eingesetzt werden, hierbei wird nur eine Hälfte, in der Regel die Innenseite, ausgetauscht. Des Weiteren gibt es auch für die Totalendoprothese verschieden Ausführungen, diese werden im Einzelfall durch den Operateur auf ihre Eignung hin ausgewählt.
Eine Knie TEP wird dann in Erwägung gezogen, wenn alle anderen Therapiemöglichkeiten einer Kniegelenksarthrose zu keiner Verbesserung der Lebensqualität führen. Kritisch zu beurteilen ist das Alter der Betroffenen. Zwar hat eine Knie TEP eine begrenzte Haltbarkeit und kann mehrfach ausgetauscht werden, trotzdem sollte die Entscheidung in jungen Jahren eine Totalendoprothese in Betracht zu ziehen nicht leichtfertig getätigt werden. Das Therapieziel der Knie TEP ist die Schmerzlosigkeit und eine erneute Anteilnahme am täglichen Leben. Stehen keine anderen Therapiemöglichkeiten mehr zur Verfügung, ist dies die aussichtsreichste Option auf eine deutlich verbesserte Lebensqualität.
Bereits vor der Operation kann das Therapieergebnis positiv beeinflusst werden, indem man in Begleitung von Physiotherapie gezieltes Muskelaufbautraining, vor allem Training des M. Quadriceps Femoris betreibt und die persönliche Konstitution nach besten Möglichkeiten fördert. Da Übergewicht bereits vor der OP ein Risikofaktor ist, wird es das auch nach der OP sein, daher bildet die Gewichtsreduktion einen entscheidenden Anteil während der Vorbereitung. Mit der Stoffwechselanalyse durch Dynostics kann besonders effektiv Gewicht reduziert werden, da die Ernährung individuell auf ihren Stoffwechseln angepasst werden kann.
Wenn die Konstitution vor der Operation hoch ist, wird die Nachbehandlung leichter fallen, da die Muskulatur und die Gelenke zuvor bereits diverse Übungen trainiert haben und Bewegungsabläufe bekannt sind, dadurch fällt einem das Lernen der Übungen mit dem neuen Gelenk leichter und sowohl die Mobilität als auch die Kraft kehren schneller zurück.
Während der Vorbereitung ist es wahrscheinlich, dass die Schmerzen bereits relativ stark sind, deshalb ist eine gute Medikamentöse Versorgung wichtig, sowie ein angepasstes Training an die Belastungsgrenzen. Für die Vorbereitung empfiehlt sich besonders das Fahrradfahren, Bewegungsbad, angepasstes Krafttraining (KGG) und besonders das Training mit EMS Geräten oder einem Alter G Laufband, wodurch hohe Trainingsreize mit geringer Gelenkbelastung gesetzt werden können.
Die ersten Tage
Am ersten oder zweiten Tag wird bereits mit Hilfe eines Physiotherapeuten das erste Mal aufgestanden, durch die Bauweise der Prothesen sind diese ab dem ersten Tag voll belastbar. Die Zeit im Krankenhaus wird das Knie täglich mit einer Motorschiene mobilisiert und das Gehen an Unterarmgehstützen (UAGST) zunächst im drei-Punkte-Gang und danach im vier-Punkte-Gang sowie das Treppensteigen wird geübt, die UAGST sollen für 4-6 Wochen genutzt werden. Der Krankenhausaufenthalt dauert für gewöhnlich 2-7 Tage.
Rehabilitation
Anschlussbehandlung
Im Anschluss an die Rehamaßnahme ist es ratsam, auf Rezept Basis weitere Physiotherapie in Anspruch zu nehmen, um den Therapieerfolg weiter auszubauen und eine sichere Rückkehr in den privaten- und beruflichen Alltag zu gewährleisten. Während dieser Zeit befindet sich der Körper in der Umbau- und Remodulierungsphase (3 Wochen bis 1 Jahr), in diesem Stadium wird die volle Belastbarkeit und Schmerzfreiheit erreicht, ein zielgerichtetes Training auf individuelle Ansprüche und Anforderungen steht hierbei im Fokus. Um nachhaltig zu trainieren bietet sich das Training mit EGYM an, die Geräte werden auf die persönlichen Bedürfnisse konfiguriert und gewährleisten optimale Trainingserfolge.
Bereits nach ein paar Monaten verläuft der Alltag mit Knie TEP wieder ganz normal. Um für eine lange Haltbarkeit des neuen Gelenkes zu sorgen sollte jedoch darauf geachtet werden, dass Knie noch nicht übermäßig zu strapazieren. Ein gutes Körpergefühl zeigt, wann man Pausen machen sollte. Sport treiben und Freizeitaktivitäten sind wieder möglich, vermieden werden sollten jedoch Sportarten und Aktivitäten, die mit besonders starken Erschütterungen, Scherkräften und hoher Belastung einhergehen. Ratsam sind Sportarten wie Walken, Radfahren, Schwimmen, Wandern und kontrolliertes Krafttraining.
Wann macht man eine Knie Totalendoprothese (TEP)?
Der häufigste Grund für eine Knie Totalendoprothese (TEP) sind Verschleißerscheinungen, auch genannt Gonarthrose. Darunter versteht man eine degenerative Gelenkerkrankung im Knie, bei der die Gelenkflächen schmerzhaft aufeinander reiben. Ihre Häufigkeit nimmt mit dem Alter zu. Weitere Ursachen für ein künstliches Knie sind Entzündungen wie eine Arthritis, Verletzungen und Fehlstellungen.
myPhysio Standorte
Für mehr Informationen zu den angebotenen Physiotherapeutischen Leistungen, wählen Sie Ihren Wunschstandort aus, dann gelangen Sie zur Übersicht.
Termin vereinbaren
Sie haben Fragen oder möchten einen Termin vereinbaren? Wir helfen Ihnen gerne weiter. Rufen Sie uns an, schreiben Sie eine E-Mail oder kommen Sie vorbei. Wir freuen uns auf Sie!


Neueste Kommentare